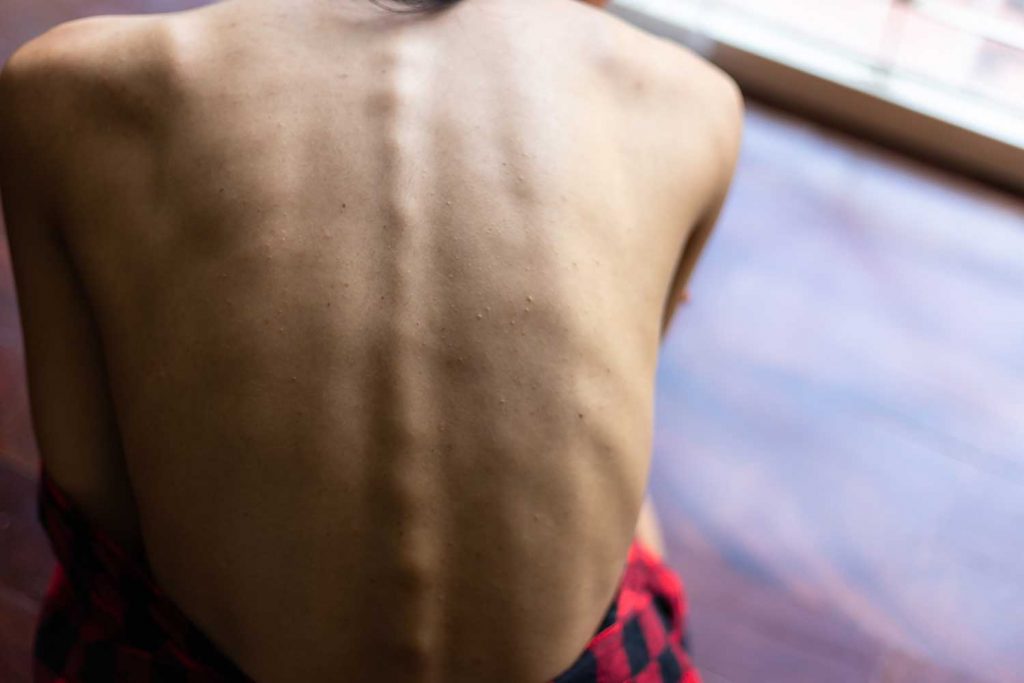
Aż 40 do 80% chorych na raka może być niedożywionych. Niedożywienie to wielokrotnie większe ryzyko powikłań, cięższe przechodzenie terapii, dłuższa rekonwalescencja, a niekiedy brak szans na wyleczenie.
Dr Tomasz Olesiński z Kliniki Gastroenterologii Onkologicznej Narodowego Instytutu Onkologii w Warszawie wyjaśnia: „Trzeba pamiętać, że nie tylko nowotwór, ale i leczenie jest bardzo dużym wysiłkiem dla organizmu. Obecnie większość nowotworów leczy się tak zwaną terapią skojarzoną, która łączy chirurgię z chemioterapią lub radioterapią – trzy metody w różnych konfiguracjach. Każda z nich wpływa na fizyczną i psychiczną formę pacjenta, apetyt, wydolność fizyczną, a w rezultacie przejściowo zwiększa jego dolegliwości, pogorsza samopoczucie i stan odżywienia. Warto wyraźnie to powiedzieć – lecząc pacjenta bez właściwego wsparcia żywieniowego wywołujemy niedożywienie. Co istotne, spadek masy ciała i niedożywienie mogą być w wielu nowotworach jednymi z pierwszych objawów choroby. Jeśli nie pomożemy choremu w opanowaniu tego problemu, w trakcie terapii pogłębi się. Dlatego koniecznie trzeba mieć to na uwadze i od samego początku choroby uświadomić pacjenta, jaki jest wpływ niedożywienia na końcowy wynik terapii i skutecznie wspierać go w walce z niedożywieniem.”
Na rynku dostępnych jest coraz więcej preparatów, wzrasta ich różnorodność. W zależnosci od potrzeb pacjent onkologiczny może wspomóc się preparatami immunomodelującymi, bogatobiałkowymi, dedykowanymi niedożywieniu nowotworowemu i wielu innymi.
Najważniejsza w walce z niedożywieniem chorych onkologicznie jest jednak świadomość zarówno lekarzy i personelu medycznego, jak i samych pacjentów, którzy coraz częściej pytają o właściwą dietę czy doustną suplementację.
„Od lat wiemy, że pacjent niedożywiony ma wielokrotnie większe ryzyko powikłań. A pamiętajmy, że jeśli chodzi o chirurgię nowotworów, mówimy zazwyczaj o bardzo rozległych zabiegach, które same w sobie, nawet przy prawidłowym stanie odżywienia, są bardzo ryzykowne. Ze względu na to u chorych ze znacznym niedożywieniem zaleca się nawet odroczenie operacji o 10-14 dni i przygotowanie poprzez żywienie, nawet w warunkach szpitalnych. Poza tym wiemy też, że zarówno tolerancja chemioterapii, jak i radioterapii u chorych niedożywionych jest gorsza. Wiedząc, że wyniki leczenia z tego powodu mogą być gorsze, należy robić wszystko, żeby niedożywienia nie tylko nie pogłębić, ale poprawić stan odżywienia” – tłumaczy dr Tomasz Olesiński.
Terapię żywieniową można wprowadzić już na samym początku rozpoznania, gdy zbierany jest wywiad i ustala się, czy schudł (jeśli tak, to ile i jakim czasie) i jakie sa jego nawyki żywieniowe. U osoby, która straciła dużo na wadze, mięśnie (w tym oddechowe i serce) uległy znacznemu osłabieniu, wzrosła jej podatność na infekcje i stres, upośledzone zostało gojenie się ran. Należy przy tym pamiętać, że otyłość nie zawsze oznacza dobre odżywienie. Ponieważ opóźnienie terapii z powodu niedożywienia zawsze niesie ze sobą jakieś ryzyko pogorszenia wyników onkologicznych, już od pierwszej wizyty u onkologa i początków diagnostyki należy robić wszystko, żeby zatrzymać spadek wagi poprzez pomoc w zmianie nawyków żywieniowych i suplementację. Trzeba zrobić wszystko, by zatrzymać zmiany metaboliczne, które towarzyszą głodzeniu organizmu.
„Najprostszym parametrem oceny stanu odżywienia jest niezamierzona utrata masy ciała w ostatnich miesiącach. Jeżeli pacjent utracił więcej niż 10 proc. w ciągu ostatnich sześciu miesięcy, albo 5 proc. w ciągu trzech miesięcy zazwyczaj jest mocno niedożywiony. Traktujemy go jak pacjenta obarczonego dużym ryzykiem powikłań, którego należy natychmiast zacząć leczyć żywieniowo” – mówi specjalista.
Niedożywienie często stanowi następstwo samej choroby (szczególnie w nowotworach przewodu pokarmowego czy nowotworów głowy i szyi). Sama choroba nowotworowa wiąże się z wydzielaniem czynników obniżających apetyt, które mogą nasilać niedożywienie i powodować wyniszczenie organizmu. Procesy tę są związane z metabolizmem guza nowotworowego, który wpływa na metabolizm całego organizmu. Wpływ na spedek masy ciała ma także leczenie powodujące spadek apetytu, m.in. nudności i wymioty i zaburzenia smaku, oraz szpitalna dieta.
„Problem polega na tym, że każda stracona kaloria kumuluje się. Wpływa na to ma też szpitalna diagnostyka – bo jeśli pozostawiamy pacjenta na czczo przez kolejnych kilka dni, (co czasem jest konieczne, bo wykonujemy mu szereg badań) to on przez te kilka dni zapewne straci na wadze 1-2 kg. Trzeba wtedy robić wszystko, aby takie straty nadrobić kolejnymi posiłkami. Podobnie podczas leczenia – chemioterapia najczęściej sprawia, że przez kilka dni pacjent nie ma apetytu i jeżeli nie będzie on świadomy tego, że musi potem uzupełnić braki i do następnej chemioterapii przystąpić w takim samym stanie jak przystępował do poprzedniej – czyli te stracone kilogramy nadrobić – to niedożywienie będzie narastało. […] Pacjent nie może być traktowany w procesie leczenia przedmiotowo, bo to on decyduje o tym, czy pamięta o jedzeniu, czy pamięta o codziennym zważeniu się, czy kontroluje swoją masę ciała i wie, że jest to jeden z czterech istotnych elementów terapii przeciwnowotworowej. Bo trzeba wyraźnie powiedzieć, że terapia żywieniowa jest najtańszym, ale równie istotnym jak pozostałe, elementem terapii przeciwnowotworowej” – podsumowuje dr Olesiński.
Źródło: M. Wysocka, zdrowie.pap.pl; Zdjęcia: Nutlegal – stock.adobe.com



